Các Phương Pháp Trong Chẩn Đoán Virus Gây Bệnh
PGS. TS. Phan Thị Ngà - Viện Vệ sinh dịch tễ Trung ương
1. Những Kiến Thức Cơ Bản Về Virus
 |
| Mô phỏng cấu trúc của virus. Ảnh minh họa. |
1.1. Cấu trúc virus
Một virus hoàn chỉnh về cấu trúc khi nó tạo ra được sự truyền acid nucleic từ một tế bào này sang tế bào khác. Virus chỉ có một loại acid nucleic hoặc là ARN hoặc là ADN, không có enzym hô hấp và enzym chuyển hoá (virus bắt buộc phải ký sinh trong tế bào cảm thụ). Do vậy, để hiểu rõ về cấu trúc của virus cần bắt đầu từ những thuật ngữ sau:
- Tiểu đơn vị protein (Subunit or protein subunit): một chuỗi đơn cuộn lại của polypeptide (ví dụ: 17.000- MW protein của virus đốm thuốc lá hoặc VP1 của virus polio).
- Đơn vị cấu trúc (Structure unit): một hoặc nhiều tiểu đơn vị protein hợp lại với nhau hình thành một khối kiến trúc hoá học cho một sự lắp ráp lớn ví dụ như VP1, VP2, VP 3 và VP4 trong virus polio hoặc E1, E2 và E3 ở lớp ngoài của virus Semliki Forest. Từ protomer cũng th¬ờng được dùng trong cho mục đích tương tự này.
- Đơn vị lắp ráp (Assembly unit): một cặp của tiểu đơn vị hoặc các tiểu đơn vị cấu trúc (thông thường có đối xứng) là một trung gian quan trọng hoặc duói đơn vị lắp ráp để sự hình thành một cấu trúc lớn hơn, ví dụ như đối xứng bậc năm VP1 của virus polio và SV40.
- Đơn vị hình thái (Morphologic unit): bề ngoài của một hạt virus được quan sát từ một cụm hoặc một nhóm bằng kính hiển vi điện tử.
- Vỏ bao (Capsid): protein trực tiếp ở ngoài nucleic acid virus.
- Vật liệu di truyền (Nucleic acid): mỗi loại virus chỉ có một trong hai loại acid nucleic: hoặc ARN (acid ribonucleic) hoặc ADN (acid deoxyribonucleic). Những virus có cấu trúc ADN phần lớn đều là ADN sợi kép. Ngược lại, những virus có cấu trúc ARN thì chủ yếu ở dạng sợi đơn (trừ các virus thuộc họ Reoviridae…)
- Lõi (Nucleocapsid): phức hợp protein và acid nucleic hình thành genom trong một hạt virus ví dụ như lõi của của virus Sindbis hoặc những phức hợp dạng sợi của protein N và ARN của VSV, virus cúm.
- Vỏ bao (Envelope): là lớp kép lipid kết hợp với glycoprotein bao quanh
- hạt virus.
- Hạt virus (Virion): toàn bộ một virus hoàn chỉnh.
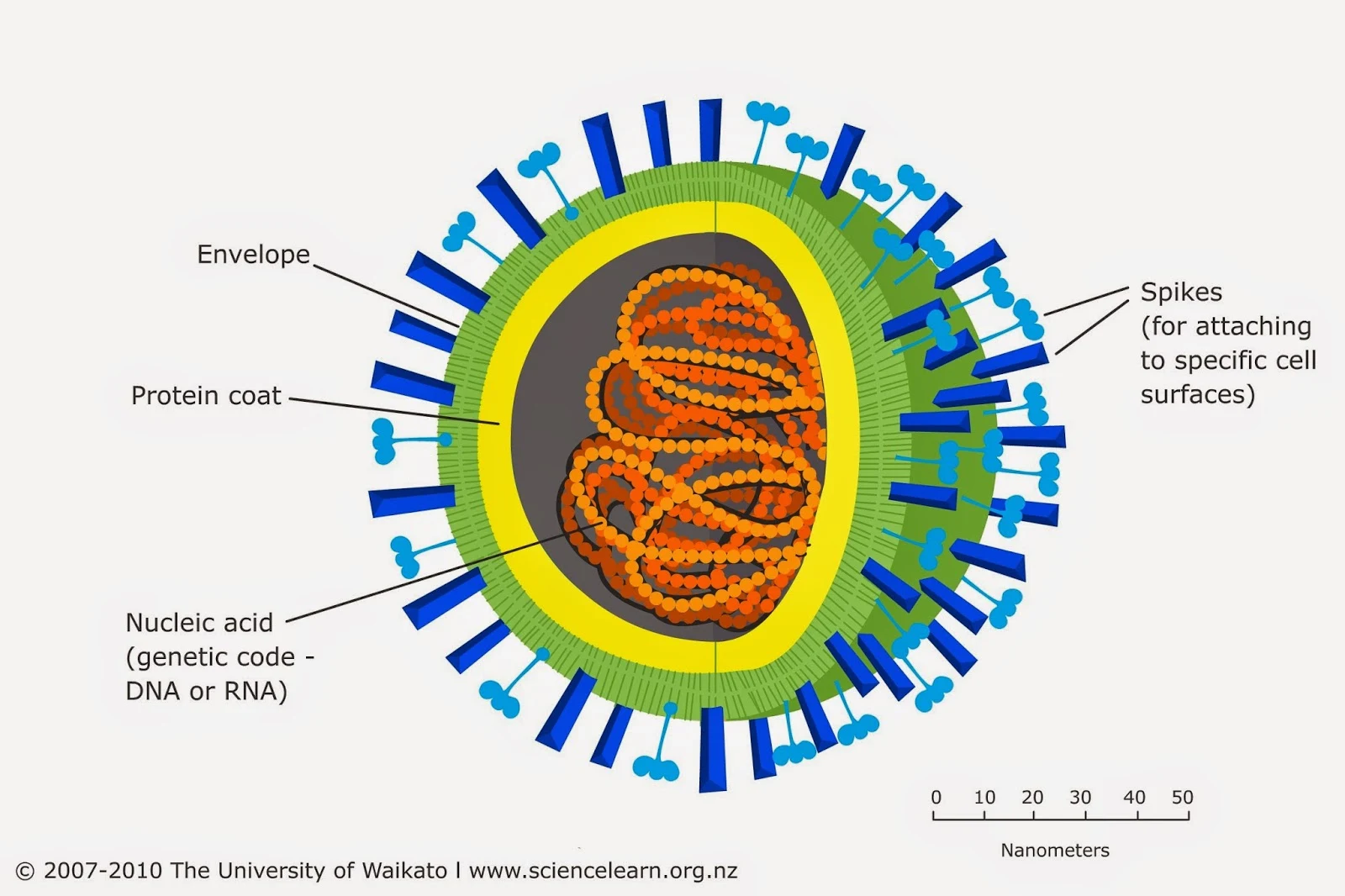 |
| Mô phỏng cấu trúc của virus. Ảnh minh họa. |
1.1.2. Cấu trúc đặc trưng: cấu trúc đặc trưng còn được gọi là cấu trúc đặc biệt, chỉ có ở một số loài virus nhất định để thực hiện những chức năng đặc trưng cho virus đó và đây cũng là cơ sở để định loại virus.
1.1.2.1. Virus có vỏ bao ngoài và virus trần: virus có vỏ bao có một số chức năng riêng như: tham gia vào sự bám của virus trên các vị trí thích hợp của tế bào cảm thụ. Ví dụ: gp 120 của HIV hoặc hemagglutinin của virus cúm, virus viêm não Nhật Bản..., tham gia vào giai đoạn lắp ráp và giải phóng virus ra khỏi tế bào sau chu kỳ nhân lên, mang tính kháng nguyên đặc hiệu trên bề mặt virus.
1.1.2.2. Virus có một số enzym đặc trưng: trong thành phần cấu trúc của virus có một số enzym cấu trúc, chúng gắn với cấu trúc của hạt virus hoàn chỉnh như neuraminidase, ADN hoặc ARN polymerase, revese transcriptase... Mỗi enzym cấu trúc có những chức năng riêng trong chu kỳ nhân lên của virus trong tế bào cảm thụ và chúng cũng mang tính kháng nguyên riêng, đặc hiệu ở mỗi virus.
1.2. Phân loại virus
Có nhiều cách để phân loại như phân loại theo hình thể, theo triệu chứng lâm sàng, theo đường truyền, theo cấu trúc vật liệu di truyền…
1.2.1. Phân loại theo hình thể của virus
Virus có đặc điểm hình thể khác nhau. Mỗi loại virus có một loại hình thể nhất định như: hình cầu, hình khối, hình sợi, hình que, hình chùy, hình khối phức tạp…
1.2.2. Phân loại theo cách sắp xếp của acid nuleic và capsid
Virus được chia thành hai loại đối xứng: đối xứng theo hình xoáy trôn ốc và đối xứng hình khối. Trong đối xứng theo hình xoáy trôn ốc, acid nucleic của virus và các capsomer được sắp xếp dọc theo hình lò so đều hay không đều; còn đối xứng hình khối thì các capsomer của virus được sắp xếp thành các hình khối cầu đa diện.
1.2.3. Phân loại theo triệu chứng học
Phân loại theo khả năng gây bệnh của virus là cách phân loại cổ điển, tuy nhiên nó thuận lợi về lâm sàng nhưng thường không chính xác về mặt virus học, bởi vì một virus cũng có thể gây ra nhiều bệnh cảnh lâm sàng khác nhau, ngược lại một bệnh cảnh lâm sàng cũng có thể do nhiều loại virus khác nhau gây nên.
1.2.3.1. Virus gây phát ban: virus bệnh đậu mùa, đậu bò, sởi, rubella, sốt vàng, dengue sốt xuất huyết…
1.2.3.2. Virus gây bệnh ở hệ thống thần kinh: virus gây bệnh ở hệ thống thần kinh tiên phát như virus dại, virus viêm não Nhật Bản, viêm não ngựa miền Đông, miền Tây... hoặc thứ phát như¬ virus polio gây bệnh bại liệt, virus Coxsackie, ECHO, virus sởi, virus HIV...hoặc gây bệnh cơ hội như virus Herpes simplex;
1.2.3.3. Virus gây bệnh ở đường hô hấp: virus cúm, á cúm, virus hợp bào đường hô hấp, virus adeno…
1.2.3.4. Virus gây bệnh khu trú ở da, cơ, niêm mạc: virus herpes simplex typ 1 gây bệnh quanh niêm mạc miệng, typ 2 gây bệnh ở niêm mạc đường sinh dục, virus zona gây viêm da…
1.2.3..5. Virus gây bệnh ở mắt: virus Adeno, Newcastle, Herpes, đau mắt đỏ thành dịch có thể do virus Entero typ 70…
1.2.3.6. Virus gây bệnh ở gan: virus gây viêm gan A, B, C, D, E…
1.2.3.7. Virus gây viêm dạ dày, ruột: virus Rota, Norwalk…
1.2.3.8. Virus lây truyền qua đường sinh dục: virus HIV, virus cytomegalo, virus papiloma, virus herpes, virus viêm gan B…
1.3. Bệnh sinh của sự nhiễm virus
Bệnh sinh của sự nhiễm virus có thể xác định như là cách virus gây bệnh cho người, động vật, thực vật và vi khuẩn. Phần lớn những hiểu biết về bệnh sinh (virus gây bệnh cho người và các động vật có vú khác) dựa trên những nghiên cứu thực nghiệm trên mô hình động vật phòng thí nghiệm để hiểu về sự nhiễm tự nhiên ở người. Với cơ chế bệnh sinh theo cách đó, virus làm tổn thương quần thể tế bào nhất định để tạo ra dấu hiệu và triệu chứng cho từng vật chủ nhất định. Một điều cực kỳ quan trọng để tạo ra bệnh sau nhiễm virus là khả năng gây bệnh của virus (virulence) – nó liên quan đến những yếu tố khác nhau của virus (liều virus, đường xâm nhập) và vật chủ (tuổi, tình trạng miễn dịch và những loài đặc biệt của vật chủ).
Hiện nay, đã phát hiện trên 500 virus có khả năng gây bệnh cho người. Ngày càng có nhiều loại virus mới được phát hiện, gây bệnh là những vấn đề y tế toàn cầu như virus HIV, viêm gan B... Các bệnh nhiễm trùng do virus có thể là cấp tính, mạn tính, tiềm tàng hoặc nhiễm trùng chậm và cũng có thể gây ung thư. Trong đó, các bệnh nhiễm virus cấp hay mạn tính có hậu quả là thường hay gặp nhất.
1.4. Sự tồn tại của virus
Virus sống sót trong tự nhiên cần tiếp tục gây nhiễm cho các cá thể dễ nhậy cảm. Trong một vật chủ bị nhiễm, virus có thể gây một nhiễm cấp hoặc có thể tạo một khoảng thời gian dài nhiễm dai dẳng. Trong giai đoạn nhiễm cấp virus thường bị tiêu diệt bởi đáp ứng miễn dịch của vật chủ. Do vậy, một số virus gây nhiễm cấp như virus sởi, virus quai bị, sống sót bởi liên tục gây nhiễm cho quần thể người; ngược lại, một số loại virus khác như virus cúm, virus sốt vàng, virus dại... lưu hành trong tự nhiên trên một loài khác nữa. Như¬ng vẫn còn có những virus khác - nó tự có những đặc điểm cấu trúc cho phép nó có thể sống sót lâu dài cho đến khi gặp vật chủ cảm nhiễm, ví dụ như virus đậu mùa bền vững ở dạng khô; ngược lại, những virus đường ruột, virus polio hoặc virus rota có thể sống sót trong nguồn nước cho đến khi theo đường ăn uống vào các cơ thể cảm thụ.
1.5. Sự tương tác giữa virus và tế bào chủ
1.5.1. Hủy hoại tế bào chủ
Trong nhiễm cấp ở vật chủ, nhiều loại virus ức chế chuyển hoá của tế bào chủ, tạo ra nhiễm độc. Do vậy, kết quả cuối cùng là tạo hiệu ứng bệnh lý (cytopathic effect = CPE) hoặc tế bào chết. Có thể đánh giá sự phá hủy đám tế bào bởi virus bằng kỹ thuật Plaque - plaque forming unit: PFU. Tuy nhiên, có những tế bào bị nhiễm virus nếu chưa bị chết, thì chức năng của tế bào này cũng sẽ bị thay đổi.
1.5.2. Sự sai lạc nhiễm sắc thể của tế bào
Khi virus nhân lên bên trong tế bào, nhiễm sắc thể của tế bào có thể bị gẫy, bị phân mảnh hoặc có sự sắp xếp lại, gây ra hậu quả sau nhiễm virus.
1.5.2.1. Dị tật bẩm sinh, thai chết lưu: sự sai lạc nhiễm sắc thể thường gây ra tai biến cho thai nhi ở phụ nữ có thai trong những tháng đầu bị nhiễm virus rubella...
1.5.2.2. Sinh khối u: cơ chế gây khối u có thể do virus làm thay đổi kháng nguyên bề mặt của tế bào, làm mất khả năng ức chế do tiếp xúc khi tế bào sinh sản.
1.5.3. Tạo hạt virus không hoàn chỉnh (DIP: Defective interfering particle)
Đó là những hạt virus không có hoặc có không hoàn chỉnh acid nucleic. Do vậy, các hạt virus không hoàn chỉnh không có khả năng gây nhiễm trùng cho tế bào. Tuy nhiên, virus không hoàn chỉnh có thể giao thoa (reference) chiếm acid nucleic của virus tương ứng để trở nên gây bệnh.
1.5.4. Tạo ra tiểu thể
Các tế bào nhiễm virus có thể xuất hiện các hạt nhỏ (tiểu thể) trong nhân hoặc trong bào tương của tế bào. Bản chất các tiểu thể có thể do các hạt virus không giải phóng khỏi tế bào, có thể do các thành phần cấu trúc của virus chưa được lắp ráp thành hạt virus mới, cũng có thể là các hạt phản ứng của tế bào khi nhiễm virus. Các tiểu thể này có thể nhuộm, soi thấy dưới kính hiển vi quang học và dựa vào đó có thể chẩn đoán gián tiếp sự nhiễm virus trong tế bào.
2. CHẨN ĐOÁN VIRUS HỌC
Trong nhiều thế kỷ, các thầy thuốc đã thử xác định các bệnh truyền nhiễm cho các cá thể theo các dấu hiệu lâm sàng và triệu chứng. Tuy nhiên, một bệnh có nhiều căn nguyên và một căn nguyên có thể gây bệnh với những biểu hiện về lâm sàng và triệu chứng nặng nhẹ rất đa dạng. Do vậy, một chẩn đoán đúng cần có sự trợ giúp của phòng thí nghiệm.
2.1. An toàn phòng thí nghiệm
An toàn là một sự quan tâm quan trọng cho tất cả các phòng thí nghiệm liên quan với bệnh phẩm lâm sàng. Trong phòng thí nghiệm chẩn đoán virus, làm việc với những mẫu bệnh phẩm lâm sàng có thể tiềm tàng tác nhân gây nhiễm dưới dạng khí dung, mà nhân viên phòng thí nghiệm có nguy cơ phơi nhiễm hàng ngày cần sử dụng hốt sinh học (the biological hood) để bảo vệ cả người làm việc cũng như công việc đang làm không bị nhiễm chéo.
2.2. Thu thập mẫu để chẩn đoán virus
Thu thập mẫu để chẩn đoán virus cần quan tâm đến thời gian lấy mẫu sau khi mắc, vị trí lấy mẫu, cách bảo quản và vận chuyển có liên quan đến kết quả chẩn đoán phòng thí nghiệm. Để phân lập virus, mẫu bệnh phẩm cần thu thập trong giai đoạn sớm của bệnh (thời gian nhiễm virus huyết) và trong suốt thời gian đào thải virus.
Để chẩn đoán huyết thanh, các mẫu huyết thanh lấy trong giai đoạn cấp và giai đoạn hồi phục cần được lấy theo đúng thời gian quy định, ví dụ như mẫu huyết thanh lấy trong giai đoạn cấp được lấy càng sớm càng tốt, mẫu huyết thanh lấy trong giai đoạn hồi phục lấy sau đó 2 – 4 tuần.
Lựa chọn loại mẫu để thu thập đối với từng bệnh đòi hỏi có sự hiểu biết về bệnh sinh của bệnh đó.
2.3. Nuôi cấy virus từ bệnh phẩm lâm sàng
Có thể phân lập virus bằng tế bào một lớp hay bằng động vật phòng thí nghiệm (chuột ổ). Bệnh phẩm để nuôi cấy virus cần phải bảo quản cẩn thận, giữ trong dây chuyền lạnh và gửi đến phòng thí nghiêm trong thời gian ngắn nhất. Các bệnh phẩm không có khả năng bội nhiễm vi khuẩn (máu, dịch não tủy, mảnh tổ chức sinh thiết …) thì không cần xử lý kháng sinh – ngược lại, nếu bệnh phẩm có thể bội nhiễm vi khuẩn (nước mũi họng, nư¬ớc tiểu, phân…) cần xử lý bằng kháng sinh diệt khuẩn và nấm ở nồng độ thích hợp trước khi thực hiện việc nuôi cấy. Sau khi đã nuôi cấy virus trên các dòng tế bào nhậy cảm hoặc trên động vật thí nghiệm, quan sát các biểu hiện bệnh lý trên tế bào hoặc trên động vật để thu gặt các mẫu virus nghi ngờ và tiếp tục định loại bằng các kỹ thuật thích hợp.
2.4. Phương pháp chẩn đoán nhanh sự nhiễm virus
2.4.1. Phát hiện nhanh bằng kính hiển vi
Các tiêu bản nhuộm soi bằng giemsa¬ mẫu tổ chức được cạo ví dụ như da trong chẩn đoán Herpes, nốt Koplik trong chẩn đoán sởi... virus được phát hiện gián tiếp qua sự xuất hiện của các limphocytes, macrophages và tế bào khổng lồ.
2.4.2. Phát hiện nhanh bằng kính hiển vi điện tử
Phương pháp hợp lý để phát hiện virus từ bệnh phẩm lâm sàng được ứng dụng để phát hiện virus từ mẫu bệnh phẩm dịch bọng mủ (đậu), mẫu phân (rota)... tuy nhiên nếu hiệu giá virus trong mẫu kiểm tra thấp sẽ không phát hiện được bằng kính hiển vi.
2.4.3. Phát hiện kháng nguyên
Đối với những virus không có nhiều typ huyết thanh, việc phát hiện trực tiếp kháng nguyên là phương pháp chẩn đoán nhanh trong phòng thí nghiệm, tuy nhiên kháng nguyên có trong mẫu phải có lượng đủ để phát hiện bằng huyết thanh chuẩn.
2.4.3.1. Phương pháp nhuộm miễn dịch (immunofluorescence và immunoperoxydase staining): được sử dụng phát hiện virus ở đường hô hấp trên như RSV, virus cúm A và B, virus á cúm typ 1, 2, 3, 4a và 4b, virus quai bị, virus sởi. Ngoài ra nó còn có thể được dùng để phát hiện virus Herpes Simplex từ bọng nước... Thành công của kỹ thuật phụ thuộc vào chất lượng mẫu, kỹ thuật chuẩn bị tiêu bản.
2.4.3.2. Phương pháp miễn dịch pha rắn: kỹ thuật miễn dịch pha rắn có nhiều đặc tính ưu việt trong chẩn đoán bệnh do virus như rất nhanh - chỉ cần vài phút cho đến một ngày để thực hiện, sử dụng bệnh phẩm lâm sàng trong giai đoạn sớm của bệnh, có thông tin rất sớm để quản lý các ca bệnh cấp... Nhiều bệnh ở người đã áp dụng rất thành công phương pháp miễn dịch pha rắn trong chẩn đoán như virus viêm gan A và B, virus Rota, tác nhân Norwalk, virus Adeno, HIV...
2.4.4. Phát hiện vật liệu di truyền (nucleic acid)
2.4.4.1. Lai ghép (Hybridization)
2.4.4.2. Phản ứng chuỗi polymerase (Polymerase chain reaction - PCR)
2.5. Chẩn đoán huyết thanh học
2.5.1. Phương pháp định lượng kháng thể
Có các phương pháp sau để xác định kháng thể kháng virus: (a) Phương pháp xác định trực tiếp sự tác động qua lại giữa kháng nguyên và kháng thể; (b) Phương pháp phụ thuộc vào khả năng của kháng thể tác động qua lại với kháng nguyên, thực hiện với một vài chức năng không liên quan đến virus; (c) Phương pháp xác định trực tiếp khả năng kháng thể cản trở một vài chức năng đặc hiệu của virus.
2.5.2. Đáp ứng kháng thể đối với nhiễm virus
Trong hầu hết các nhiễm virus tiên phát, kháng thể tăng lên một cách có ý nghĩa trong huyết thanh. Do đó, xác định mức độ kháng thể trong cặp mẫu huyết thanh thu thập ở giai đoạn sớm trong quá trình bệnh (cấp) và muộn hoặc sau khi đã khỏi bệnh (lui bệnh) có thể được sử dụng để chẩn đoán. Tuy nhiên cũng có một số trường hợp ngoại lệ không có đáp ứng kháng thể sau nhiễm virus.
2.5.3. Định lượng kháng thể IgM và IgA
Kháng thể IgM thường được tạo ra sớm sau nhiễm virus, thường tồn tại khoảng từ 1 đến 3 tháng có khi lâu hơn. Sự phát hiện được IgM trong nhiều trường hợp có nghĩa là có sự nhân lên hoặc hiện diện của virus. Do vậy, định lượng IgM là một công cụ hữu hiệu trong chẩn đoán virus cho kết quả chẩn đoán sớm trong quá trình nhiễm bệnh, rất hữu ích để quản lý bệnh nhân. Kháng thể IgA cũng được tạo ra sớm, nhưng nó thường tồn tại lâu hơn IgM.
Xem thêm:
Xem thêm:
Receive articles via Email!